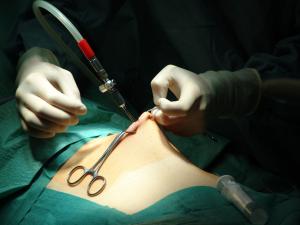
Einführung Minimalinvasive Chirurgie
Inhalt
- Einleitung
- Nachteile der offenen Chirurgie
- Vorteile der minimal-invasiven Chirurgie
- Nachteile und Grenzen der minimal-invasiven Chirurgie
- Diagnostische Laparoskopie
- Laparoskopische Adhaesiolyse
- Laparoskopische Appendektomie
- Laparoskopische Cholecystektomie
- Laparoskopische Hernioplastik
- Zusammenfassung
Einleitung
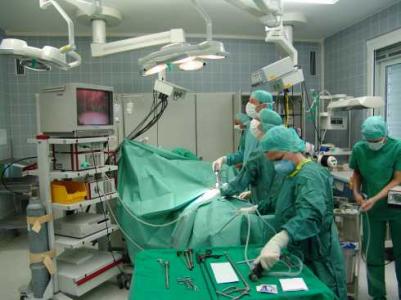
Die ersten Berichte über laparoskopische Eingriffe stammen aus dem Jahre 1901. Der Deutsche Chirurg Georg Kelling beschrieb die Technik der Untersuchung der Bauchhöhle beim Hund mit einem Cystoskop.
Dies ist ein Gerät, mit dem ursprünglich die Blasenspiegelung durchgeführt wurde. Kelling insufflierte normale, durch sterile Watte gefilterte Raumluft in die Bauchhöhle eines Hundes, steckte dann das Cystoskop in den Bauch hinein und konnte so von außen die inneren Organe des Bauchraumes betrachten.
Diese Methode hat sich im Prinzip bis heute erhalten. Die erste Bauchspiegelung beim Menschen wurde 1910 von Jacobaeus durchgeführt. 1933 füllte Vewers erstmals Kohlendioxyd anstelle von Raumluft in die Bauchhöhle ein. Dies hat den Vorteil, daß im Bauch verbleibende Gasreste schmerzlos vom Körper resorbiert werden und daß man problemlos mit Elektroinstrumenten arbeiten kann.
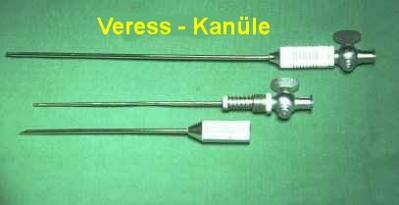
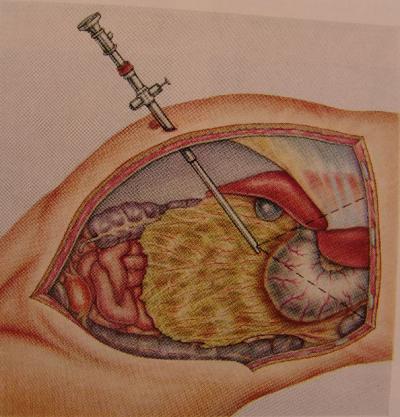
Eine wesentliche Weiterentwicklung wurde 1938 von dem Ungarn Veress beschrieben. Er verwendete für eine sichere Anlage des Pneumoperitoneums eine spezielle Nadel, die auch heute noch mit geringfügigen Modifkationen routinemäßig gebraucht wird. Diese Nadel verfügt über einen an der Spitze abgerundeten, zentral liegenden Stift der durch eine Feder vorgeschoben wird sobald das Bauchfell durchstoßen ist, und der so die Verletzung innerer Organe vermeidet. Die Gaseinleitung erfolgt über eine seitliche Öffnung am vorgeschobenen Zentralstift.
Verres Kanüle im Bauchnabel

Bis vor nicht allzu langer Zeit war die Laparoskopie sowohl in Europa als auch in Amerika überwiegend eine Domäne der Frauenärzte. Prof. Semm in Kiel entwickelte die Technik mit mehreren Einstichen, wodurch komplexere, chirurgische Eingriffe möglich wurden, so daß er 1983 zum erstenmal eine Blinddarm-Entfernung laparoskopisch durchführen konnte. Einen großen Fortschritt brachte die Video-Laparoskopie, das heißt, daß auf das Laparoskop eine Farbvideokamera aufgesetzt wird. So sieht nicht nur der Operateur das Bauchinnere, sondern alle an der Operation Beteiligten können aktiv mitarbeiten. In der Allgemein-Chirurgie setzte sich die Laparoskopie jedoch nur sehr zögerlich durch. Erst 1988 wurde erstmals in Frankreich eine Gallenblase laparoskopisch entfernt.
In Grünstadt haben wir bereits 1990 selbst mit laparoskopischen Operationen begonnen.
Nachteile der offenen Chirurgie
Ein Grunderfordernis der konventionellen, offenen Chirurgie ist, daß der Chirurg den Zugang zum krankhaft veränderten Organ freilegt: Um zum Operationssitus zu gelangen und dort den Eingriff auszuführen, muß die entsprechende Körperhöhle (Thorax, Bauchhöhle, Becken) weit eröffnet werden. Die für sicheres und fachgerechtes Operieren notwendige Darstellung wird durch den Einsatz von Metallhaken ermöglicht, welche von Assistenten oder mechanischen Haltevorrichtungen gehalten werden. Nach Vollendung des Eingriffs muß die Körperhöhle wieder verschlossen werden. Dieses herkömmliche, offene Vorgehen ist auf Grund seiner langen Tradition in der Chirurgie zwar unangefochten, weist jedoch gewisse, spezifische Nachteile auf, die den unmittelbaren, postoperativen Verlauf wesentlich beeinflussen und die Genesung des Patienten von den Operationsfolgen hinauszögern:
- Postoperative Schmerzen sind hauptsächlich auf die Durchtrennung der Bauch-decken zurückzuführen. Der postoperative Schmerz beeinträchtigt die Aktivität, Beweglichkeit und Atmung des Patienten und trägt so zu den bekannten, postoperativen Komplikationen in der Chirurgie wie Lungenentzündung, Infektion, Venen-thrombose, Embolie bei.
- Die Freilegung der Körperhöhlen führt zu einer Abkühlung des Patienten und zu vermehrtem Flüssigkeitsverlust durch Verdunstung.
- Häufig müssen die Wunden mit großem Kraftaufwand aufgehalten werden, so daß es dadurch zu Verletzungen innerer Organe wie zum Beispiel Milz und Leber kommen kann.
- Bei offenen Baucheingriffen müssen oft Manipulationen am Darm durchgeführt werden. Daraus resultiert eine vorübergehende Darmlähmung und in Einzelfällen sogar ein regelrechter Darmverschluß.
- In Folge der Verletzung der feinen Darmhäute kann es leicht zu Verwachsungen kommen. Manche Patienten neigen von ihrer Veranlagung her besonders stark zur Ausbildung solcher Verwachsungen, die auf Dauer Nachoperationen erforderlich machen können.
- Schließlich gehen von den Bauchschnitten noch weitere Gefahren aus: Entzündungen (Infektionen), Platzbauch (Nahtdehiszenz) sowie Narbenbruch.
Vorteile der minimal-invasiven Chirurgie
Der Hauptvorteil der endoskopischen Chirurgie besteht in der Minderung des für den Zugang zum Operationsgebiet erforderlichen Traumas. Chirurgische Eingriffe werden unter Sicht durch das Laparoskop in geschlossenen Körperhöhlen ausgeführt, der Chirurg kann also über den Bildschirm operieren. Neben dem Wegfall eines großen, schmerzhaften Schnittes fällt ins Gewicht, daß für die Präparation vor Ort miniaturisierte, feine Instrumente Verwendung finden, wodurch auch das Trauma durch die chirurgische Präparation weiter verringert wer-den kann. Das Operations-Trauma bleibt also auf die betreffende Körperhöhle begrenzt unter Vermeidung einer breiten Eröffnung, der damit verbunden Abkühlung und Austrocknung sowie der Manipulation und Zurückhaltung innerer Organe. Daraus ergibt sich eine drastische Minderung der Gesamtbelastung und in der Folge eine deutlich raschere Erholung und Genesung. Darin liegt der Hauptvorteil der neuen Methode. Patienten, die so operiert wurden, verlassen schneller das Krankenhaus und werden in kürzerer Zeit wieder arbeitsfähig. Wir nennen diese neuen, operativen Techniken: minimal-invasive Chirurgie/Laparoskopische Chirurgie.
Die Einführung der laparoskopischen Chirurgie stellt den bedeutendsten Fortschritt der letzten Jahre in der Allgemein-Chirurgie dar. Es bestehen kaum noch Zweifel, daß die laparoskopische Gallenblasen-Entfernung in Zukunft die Standard-Methode zur Behandlung der Gallenstein-Krankheit sein wird mit der über 90% der Patienten behandelt werden können. Mehrere andere Eingriffe im Bauchraum sind laparoskopisch durchführbar wie zum Beispiel die Entfernung von Verwachsungen, die Blinddarm-Operation und die Leistenbruch-Operation. Weitere Operationen deuten sich an.
Nachteile und Grenzen der minimal-invasiven Chirurgie
In diesem Zusammenhang ist es angebracht, auch die Grenzen und Risiken der neuen Vorgehensweise aufzuzeigen denn, wie alle Fortschritte in der klinischen Praxis hat auch die Einführung der endoskopischen Chirurgie neue Probleme aufge-worfen, mit denen wir Chirurgen uns auseinandersetzen müssen. Auf Grund des indirekten Manipulierens hat der Chirurg keine Möglichkeit mehr, das operierte Gewebe zu ertasten, so daß das Präparieren deutlich erschwert ist. Auch eine während der Operation auftretende Blutung ist schwieriger zu stillen als bei einer offenen Operation. Besonders in der Aufbauphase neuer Operationstechniken ist die Operationszeit verlängert. Diese längere Operationsdauer ergibt sich insbesondere bei schwierigen Fällen. Eine komplikationslose laparoskopische Gallenblasen-Operation dauert bei uns nicht länger als eine offene Operation. Handelt es sich aber um eine schwierige, vielleicht sogar akut-entzündete Gallenblase, so nimmt die Operation nicht selten doppelt soviel Zeit in Anspruch wie eine Operation nach der konventionellen Vorgehensweise.
Diagnostische Laparoskopie
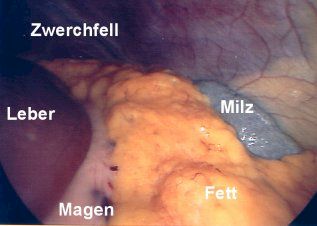
Normale Organe
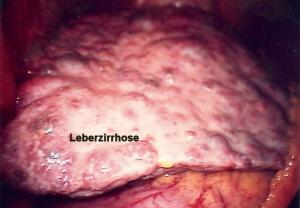
Leber durch Zirrhose verändert
Wenden wir uns also jetzt der praktischen Durchführung einer Bauchspiegelung zu. Bei vielen unklaren Schmerzzuständen im Bauch ist es mit allen zur Verfügung stehenden diagnostischen Maßnahmen nicht möglich, eine eindeutige Ursache für die geäußerten Beschwerden zu finden. Bei diesen Fällen führen wir eine sog. diagnostische Laparoskopie durch; das heißt, daß wir mit Hilfe des Laparoskopes in den Bauchraum hineinblicken um so die Ursache für die Beschwerden festzustellen. Dazu punktieren wir das Abdomen mit der bereits erwähnten Verres-Kanüle. Als Punktionsort nehmen wir normalerweise die Nabelgrube, weil hier der Abstand zwischen Haut und Bauchhöhle am dünnsten ist. Hinzukommt, daß die in der Nabelgrube angelegte und wieder vernähte Wunde optisch später nicht auffällt. Bei der Punktion beachten wir einige Sicherheitstests, um nicht aus versehen Blutgefäße oder Organe zu verletzten (Beispiele). Wenn mit der Veress-Kanüle die Bauchhöhle korrekt punktiert wurde, wird ein steriler Schlauch zwischen Kanüle und Gasinsufflationsgerät angeschlossen.
Danach beginnt das druckgesteuerte Einblasen von CO 2-Gas in die Bauchhöhle. Während des Gaseinblasens wird immer wieder automatisch der in der Bauchhöhle bestehende Druck gemessen. Die Obergrenze für diesen Druck geben wir mit 15 bis 20 mm Quecksilbersäule vor. Für die Füllung der Bauchhöhle werden je nach Körpergröße des Patienten zwischen 3,5 bis 7 l Gas erforderlich. Ist die Bauchhöhle prall mit CO 2-Gas gefüllt, so entfernen wir die Verres-Kanüle und erweitern die Nabelwunde geringfügig um dann mit einem 10mm dicken Sicherheitstrokar einzustechen. Hierbei handelt es sich um einen 10 mm dicken Spieß, welcher in einer entsprechenden Hülse eingeschoben ist. Die Hülse ist nach Entfernung des Spießes mit einem Ventil gasdicht zu verschließen. Dieses System wird durch den Nabel eingestochen, dann wird der Trokar entfernt und die mit einem Ventil verschlossene Hülse bleibt als “ Schleuse “ in der Bauchdecke liegen. Durch diese Hülse kann dann anschließend ohne Gasverlust das 10mm starke Laparoskop eingeführt werden. Wir führen das Laparoskop immer unter Kamerasicht in die Bauchhöhle ein, so daß wir sofort die richtige Plazierung erkennen.
Danach wird erneut der CO 2-Gas-schlauch an die Trokarhülse angeschlossen, so daß ab jetzt automatisch das unter Umständen entweichende Gas druckgesteuert nachgefüllt wird. Bei der diagnostischen Laparoskopie machen wir dann anschließend einen “Spaziergang durch die gesamte Bauchhöhle “ . Um die Oberbauchorgange (Leber, Magen, Milz ) beurteilen zu können, wird der Patient auf dem Operationstisch in eine Schräglage mit angehobenem Kopf gebracht. Dadurch rutschen die Därme nach unten und geben den Blick auf die Oberbauchorgane frei. Umgekehrt ist es , wenn wir die Unterbauchorgane, wie zum Beispiel den Blinddarm, die Gebärmutter und die Eierstöcke inspizieren wollen. Hier wählen wir die Schräglage so, dass der Kopf gesenkt und die Füße angehoben werden. Auf diese Art und Weise können wir den gesamten Bauchinnenraum beurteilen. Von verdächtigen Organen können kleine Portionen als sog. Biopsie mit einer entsprechenden Zange abgezwickt und entfernt werden. Diese Gewebsproben werden dann anschließend feingeweblich untersucht, um zum Beispiel eine Erkrankung der Leber oder einen bösartigen Tumor zu bestätigen. Finden wir nach der ausgiebigen Besichtigung und eventuellen Probe-Biopsie keinen weiteren operationswürdigen Befund, so beenden wir den Eingriff als diagnostische Laparoskopie, das heißt, wir entfernen den oder die Trokare jeweils unter Kamerasicht, damit sich keine Baucheingeweide in die kleinen Einschnitte einklemmen und verschließen dann die Wunden mit Nähten.
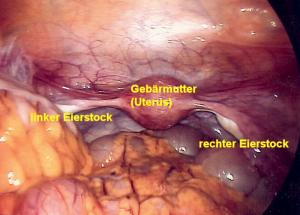
Weibliches Genital
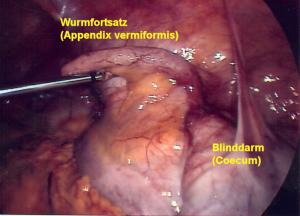
Appendix vermiformis (Wurmfortsatz)
Laparoskopische Adhaesiolyse
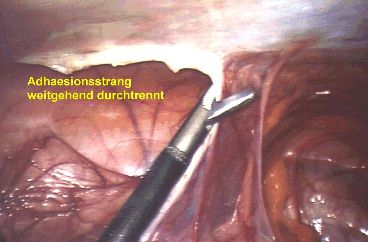
Viele Menschen plagen sich mit unklaren Bauchbeschwerden nach vorangegangenen Operationen. Dies ist häufig zurückzuführen auf Verwachsungen im Abdominalraum. Wenn man diese Verwachsungen durchtrennt, verschwinden auch die Beschwerden. Diese sog. “ Adhaesiolyse “ kann laparoskopisch durchgeführt werden. Wir haben uns als Chirurgen früher gescheut, den Bauch zu eröffnen um diese Verwachsungen zu durchtrennen weil wir wußten, dass danach wieder neue Verwachsungen entstehen. Wird diese Adhaesiolyse aber laparoskopisch durchgeführt, so entstehen neue Verwachsungen nur sehr viel seltener. Bei den Verwachsungen handelt es sich um Gewebsstränge zwischen Darmschlingen und der Bauchwand. Diese können mit der Schere durchtrennt werden. Dazu ist es erforderlich, dass man wie beschrieben, einen Trokar in den Nabel einbringt und meist noch einen zweiten, 5mm starken Trokar in den Bauch einbringt, um dadurch verschiedene Instrumente wie zum Beispiel eine Schere zu benutzen. Die laparoskopische Adhaesiolyse ist eine elegante Methode, um Patienten von ihren Verwachsungsbeschwerden zu befreien.
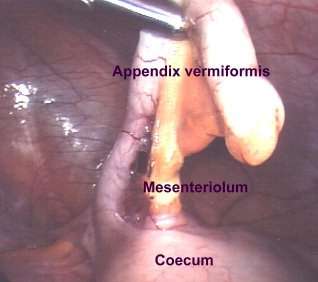
Laparoskopische Appendektomie
Die Blinddarm-Operation ist bei weitem nicht der älteste chirurgische Baucheingriff. Erst im Neunzehnten Jahrhundert wurde erkannt, dass die Blinddarm-Entzündung für die tödliche Phlegmone des re. Unterbauches verantwortlich ist (wer den Medicus gelesen hat, kennt die Seitenkrankheit). Die Entfernung des entzündeten Wurmfortsatzes ist zur Behandlung dieser Erkrankung unumgänglich. Die Entwicklung einer einfachen und sicheren Operationstechnik durch amerikanische Chirurgen gegen Ende des vorigen Jahrhunderts hat die Sterblichkeit dieser häufigen Erkrankung deutlich gesenkt. Aber auch heute noch sterben jährlich Patienten an einer Blinddarm-Entzündung. Die Sterblichkeit liegt zwischen 1 bis 5% je nach Gesichtspunkt. Die Blinddarm-Operation ist zwar als einer der größten Erfolge der Chirurgie anzusehen, es sind jedoch bei weitem noch nicht alle damit zusammenhängenden Schwierigkeiten gelöst. Die sichere Diagnose-Stellung ist manchmal schwierig, da andere Erkrankungen im re. Unterbauch ähnliche Beschwerden bereiten. Lageanormalien des Blinddarms besonders während der Schwangerschaft können zu Fehldiagnosen führen. Zusätzlich treten nach der Operation immer wieder Komplikationen auf: von schlechter Wundheilung über Vereiterungen bis zu Darmverschlüssen.
Zwei Langzeitfolgen müssen besonders erwähnt werden: 1. Die Blinddarm-Operation ist die häufigste Ursache für einen - manchmal erst Jahre später auftretenden - Darmverschluss. 2. Von den Frauenärzten werden als Folge der Appendektomie immer wieder Probleme, besonders im Bereich der Sterilität beobachtet. Da es nach laparoskopischen Operationen weniger Verwachsungen im Bauchraum gibt, erwarten wir uns hier von der laparoskopischen Appendektomie deutliche Verbesserungen. Wir wollen uns nun die Technik der endoskopischen Blinddarm-Operation ansehen. Wie wir es bereits gelernt haben, wird zunächst durch den Bauchnabel hindurch nach Auffüllung des Bauchraumes mit CO 2-Gas ein 10mm Trokar eingeführt. Wir gehen dann mit dem kamerabestückten Laparoskop ein und inspizieren zunächst die gesamte Bauchhöhle im Sinne einer diagnostischen Laparoskopie. Wichtig ist hier, dass immer die gesamte Bauchhöhle angesehen und überprüft wird, um keine Begleiterkrankungen zu übersehen. Danach bringen wir im re. Unterbauch einen weiteren 10mm Trokar und im li. Unterbauch einen 5mm dicken Trokar ein. Dies sind unsere Arbeitszugänge. Wir gehen dann mit der Faßzange in den Bauch und heben den Blinddarm an.
Mit der elektrischen Schere wird das Aufhängeband des Wurmfortsatzes schrittweise durchtrennt bis die Basis des Wurmfortsatzes freipräpariert ist, anschließend eine Fadenschlinge um den Wurmfortsatz herumgeführt und an der Basis zugezogen, um den Wurmfortsatz zu verschließen. Danach erfolgt die Durchtrennung mit der Schere. Dann können wir die entzündete Appendix durch den 10mm Trokar im re. Unterbauch hindurch aus dem Bauch herausziehen. Zum Schluss wird der Stumpf mit einem Jodtupfer desinfiziert. Ist die Operation soweit vollendet, so betrachten wir abschließend nochmals genau das Operationsgebiet, um keine Blutung oder Organverletzung zu übersehen. Danach werden wieder unter Kamerasicht die Trokare aus dem Abdomen entfernt und der Bauch entlüftet. Wir haben diese Methode von Pier und Götze 1990 übernommen. Bei einer grossen Serie laparoskopischen Blinddarm - Operationen, wobei alle Stadien der Blinddarmentzündung operiert wurden bis hin zur vereiterten und geplatzten Appendicitis, gab es keinen postoperativen Todesfall. Die Kompliaktionsrate war äußerst gering, nur bei 14 Patienten trat eine Entzündung der Einstichwunde am unteren Nabelrand auf. Diese konnte aber stets mit Medikamenten und Verbandswechseln geheilt werden.
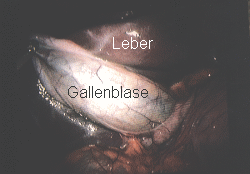
Laparoskopische Cholecystektomie
Bei vielen Menschen entstehen in der Gallenblase Cholesterin-Gallensteine ohne dass wir die eigentliche Entstehungsursache dafür kennen. Gallensteine können jahrelang vorhanden sein, ohne das sie sich bemerkbar machen. Die Steine können aber auch zu Entzündungen der Gallenblase mit heftigsten, kolikartigen Schmerzen führen. Wenn dies der Fall ist, sprechen wir von einem symptomatischen Gallensteinleiden und dann ist der Zeitpunkt zur Operation gekommen. Die beste Behandlung besteht in der operativen Entfernung der Gallensteine und der Gallenblase. Entfernt man nur die Gallensteine, so können in der belassenen Gallenblase neue Steine entstehen und das Leiden beginnt von vorne. Die erste operative Gallenblasen-Entfernung wurde vor gut 100 Jahren ( 15. Juli 1882 in Berlin von Langenbuch ) durchgeführt. Diese Operation wurde in all den Jahren so standardisiert, dass die postoperative Sterblichkeit heute sehr gering ist und bei 0,1 bis 0,5 % liegt. Dennoch gibt es aber nach der Gallenblasen-Operation immer wieder Komplikationen, wobei die Mehrzahl auf den Bauchschnitt zurückzuführen ist. Ein Operationsverfahren, dass den Bauchschnitt überflüssig macht, müßte folglich auch bessere Resultate zur Folge haben. 1987 wurde in Lyon in Frankreich die erste laparoskopische Gallenblasenentfernung durchgeführt. Diese Operationsmethode verbreitete sich in den letzten Jahren mit rasantem Tempo und gilt heute bereits als Standardeingriff.
Technik der laparoskopischen Cholecystektomie
Für die laparoskopische Gallenblasenentfernung lagern wir den Patienten mit gespreizten Beinen, so dass der Operateur zwischen den Beinen stehen kann und von hier aus die Instrumente bedient. Sein Blick ist dabei nicht auf den Bauch, sondern auf den Fernsehmonitor gerichtet. Nach Anlage des Pneumoperitoneums führen wir das Laparoskop über den Nabeltrokar ein und Inspizieren zunächst den gesamten Bauchraum. Danach führen wir über 3 weitere kleine Hautschnitte Arbeitstrokare in den Bauch ein, wie auf dem Bild zu sehen ist. Danach wird mit feinen Arbeitsinstrumenten die Gallenblase schrittweise freipräpariert, wobei der Gallenblasengang und ein Blutgefäß mit Titanklips sicher verschlossen werden müssen. Wenn die Gallenblase aus ihrem Leberbett vollständig herausgelöst ist, erfolgt, wie bei der offenen Gallenblasenoperation auch, die sorgfältige Blutstillung meist mit Hilfe des Hochfrequenzstroms. Über die Wunde im li. Mittelbauch wird anschließend die steingefüllte Gallenblase aus dem Bauch herausgezogen. Dazu ist es gelegentlich bei großen Steinen nötig, die Steine mit einer Zange vorher zu zerkleinern. Anschließend werden die 4 kleinen Wunden wie üblich zugenäht.
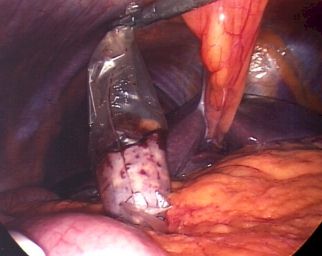
Bergung der Gallenblase im Bergebeutel.
Wie bei jeder Operation, so kann es auch bei der laparoskopischen Gallenblasenoperation selbst bei sorgfältigster Durchführung zu Komplikationen kommen ( Infektionen, Nachblutungen, Gallenfistel ). Bei großen Statistiken schwankt die Gesamt- Komplikationsrate um die 2,6%. Die Sterblichkeitsrate nach laparoskopischer Gallenblasen-Entfernung schwankt zwischen 0,1 und 0,9%. In der Dauer der Operation gibt es keinen Unterschied mehr zwischen einer offenen und einer laparoskopisch durchgeführten Gallenblasenentfernung. Die eigentlichen Vorteile der Operationsmethode bemerkt der Patient aber erst postoperativ. In der Regel braucht der Patient nach der Operation weder eine Magensonde noch eine Wunddrainage. Der Patient steht bereits am Operationsabend aus dem Bett auf und kann zügig mobilisiert werden. Die Schmerzempfindung nach der laparoskopischen Operation ist deutlich geringer, was wir anhand des Schmerzmittelverbrauchs nachweisen können. Bereits am Morgen nach der Operation kann die Ernährung wieder zügig aufgebaut werden, weil auch die Darmfunktion sehr viel schneller und sicherer wieder in Gang kommt. Die Verweildauer im Krankenhaus ist geringer und wird sich in Zukunft noch weiter verkürzen. Diese Vorteile haben die laparoskopischen Gallenblasen-Operation binnen weniger Jahre zu einer Routine-Operation werden lassen.
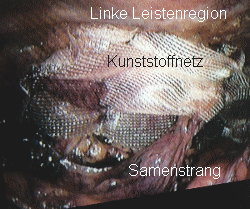
Laparoskopische Hernioplastik
Seit etwa 100 Jahren werden in Deutschland Leistenbrüche routinemäßig operativ behandelt. Dazu muss die Leistenregion mit einem Schnitt eröffnet werden um nach Durchtrennung der verschiedenen Schichten der Bauchdecke schließlich an den Bruchsack selbst zu gelangen. Dieser wird abgetragen und die Bruchpforte wird mit Nähten eingeengt bzw. verschlossen. Danach werden die verschiedenen Schichten der Bauchdecke wieder vernäht. Das heißt, es ist ein großer Eingriff erforderlich, um die Schwachstelle in der Bauchdecke zu verschließen, wobei es trotz sorgfältigster Operationstechnik in bis zu 5% zu einem erneuten Auftreten eines Leistenbruches kommt. (Rezidiv-Hernie). Mit zunehmender Erfahrung in der laparoskopischen Technik sind wir jetzt in der Lage, den Leistenbruch sozusagen von innen her zu reparieren. Dazu wird wie üblich das Laparoskop über die kleine Nabelwunde eingeführt. Zusätzlich werden li. und re. in Nabelhöhe 2 Arbeitstrokare eingebracht. Wir präparieren dann sorgfältig in der betroffenen Leistenregion den Leistenbruch frei und holen die Bruchsackausstülpung nach innen in den Bauchraum zurück. Die Buchpforte, das heißt also die Schwachstelle, in der Leiste wird dann mit einem etwa 12x8 cm großen Kunststoffnetz verstärkt, welches problemlos und vom Patienten unbemerkt in der Bauchdecke einheilt. Dieses Netz wird zwischen Bauchfell und Bauchwand ausgebreitet und verhindert so das erneute Auftreten eines Leistenbruchs.
Mit dieser Methode, die wir von der chirurgischen Universitätsklinik Göttingen übernommen haben, haben wir bisher zahlreiche Patienten operiert. Alle Patienten wurden ausführlich über die neue Methode aufgeklärt und ausdrücklich über das Fehlen von Langzeitergebnissen informiert. Dennoch bietet die laparoskopische Versorgung einer Leistenhernie eine Reihe von Vorteilen für den Patienten: Weniger Schmerzen, rasche postoperative Mobilisation, niedrige Rate von Wundheilungsstörungen, weniger operativ bedingte Verwachsungen, in der Regel ein gutes kosmetisches Ergebnis und schnellere Arbeitsfähigkeit.
Zusammenfassung
Die neuen laparoskopischen Operations-Methoden haben innerhalb der Allgemeinchirurgie eine echte Alternative zu vielen offenen Operationen gebracht. Wenn wir die relative Kostennutzen-Analyse und die Effektivität der konventionellen Chirurige mit den neuen minimal-endoskopisch-chirurgischen Methoden vergleichen, so finden wir hier eine deutliche Verbesserung der Lebensqualität. Hierunter verstehen wir weniger körperliches Unbehagen, weniger Schmerzen, bessere und schnellere Mobilität und Leistungsfähigkeit. Die laparoskopische Chirurgie vermeidet all die Nachteile, die mit einer Eröffnung der Bauchdecke verbunden sind. Ihr gehört die Zukunft der Allgemein-Chirurgie. Unerlässliche Vorbedingung ist allerdings eine entsprechende chirurgische Ausbildung. Seit Einführung der minimal-invasiven Chirurgie hier im Kreiskrankenhaus Grünstadt im Jahr 1990 haben wir eine rasante Entwicklung erlebt. Die Möglichkeiten der laparoskopischen Chirurgie sind sicher noch nicht ausgeschöpft. Neue Operations-Methoden werden entwickelt. Entscheidend aber bleibt, dass der Patient von diesen neuen Operations-Methoden profitiert. Das heißt: Der chirurgische Fortschritt muss dem Patienten dienen.